- Teste de hematologie
- Teste de biochimie
- Biochimie generală din sânge și urina
- Proteine specifice in ser si urina
- Teste biochimice din lichide de punctie
- Teste biochimice din materii fecale
- Teste biochimice pentru tulburari ereditare de metabolism
- Teste pentru nefrolitiaza
- Vitamine, oligoelemente, stres oxidativ
- Acizi grași
- Transferina carbohidrat deficitara (CDT) marker pentru alcoolism
- Markeri non-invazivi pentru afecţiunile hepatice
- Analiza chimică calculi
- Markeri endocrini
- Markeri tumorali
- Markeri virali
- Markeri cardiaci
- Markeri anemie
- Markeri ososi
- Markeri boli autoimune
- Anticorpi antispermatozoizi
- Autoanticorpi in afectiuni endocrine, cardiace, renale
- Autoanticorpi in afectiuni neurologice
- Autoanticorpi in afectiunile dermatologice
- Autoanticorpi in anemia pernicioasa
- Autoanticorpi in diabetul zaharat
- Markeri pentru afectiuni hepatice si gastrointestinale autoimune
- Markeri pentru afectiuni reumatismale si vasculite
- Markeri pentru monitorizarea evolutiei si tratamentului
- Markeri pentru sindromul antifosfolipidic
- Serologie boli infectioase
- Teste specializate de alergologie si imunologie
- Teste de biologie moleculara
- Teste de citogenetica
- Teste de microbiologie
- Toxicologie
- Citologie cervico-vaginala
- Histopatologie
- Consult genetic
- Genetica medicala
Fibroza chistică – 38 mutații CFTR
Denumire alternativă: FC-38 mutatii CTFR
Preț: 999.00 lei
Informații generale și recomandări pentru efectuarea testului genetic
Fibroza chistică sau mucoviscidoza este cea mai frecventă afecțiune monogenică, având o incidență de 1:2500-3500 nou-născuți în rândul populației de origine caucaziană. Se transmite autozomal recesiv și se caracterizează prin pleiomorfism clinic, cu evoluție cronică, având o durată medie de supraviețuire de 37 ani, vârstă ce este mai mare la bărbați decât la femei.
|
Rasă sau grup etnic |
Frecvența purtătorilor (heterozigoților) |
Rata de detecție a mutațiilor |
|
Americani de origine africană |
1/65 |
77% |
|
Evreii Ashkenazi |
1/25 |
99% |
|
Americani de origine asiatică |
1/90 |
54% |
|
Europeni |
1/25 |
80% |
|
Est europeni |
1/25 |
75% |
|
Români |
1/30 |
65% |
|
Canadieni de origine franceză |
1/25 |
91% |
|
Americani de origine hispanică |
1/46 |
81% |
|
Nord europeni |
1/25 |
91% |
|
Sud europeni (italieni) |
1/25 |
77%5 |
Boala este cauzată de mutații la nivelul unei genei situate pe brațul lung al cromozomului 7 (7q31), care codifică o proteină transmembranară, CFTR (Cystic Fibrosis Transmembrane Conductance Regulator), ce face parte din familia proteinelor cu activitate ATP-azică și funcționează ca un canal de clor la nivelul polului apical al membranei celulelor epiteliale.
În plus, proteina este implicată și în reglarea canalelor de sodiu, intervine în transportul HCO3– prin membranele celulelor epiteliale și poate acționa ca un canal pentru alte proteine, cum ar fi glutationul. Studii proteomice recente au demonstrat că CFTR interacționează cu multe proteine intracelulare, însă relevanța fiziopatologică a acestor interacțiuni nu a fost încă pe deplin elucidată1.
După depistarea în 1989 a defectului genetic de la nivelul genei implicate în fibroza chistică, s-a crezut că un număr limitat de mutații cauzează această boală, însă până în prezent au fost descrise mai mult de 1500 mutații diferite. Aproape toate sunt mutații punctiforme sau deleții mici (de la 1 la 84 bp). Cu toate acestea, este important să se înțeleagă că majoritatea sunt rare, iar consecințele funcționale ale multora dintre ele sunt greu de înțeles.
De fapt mai puțin de 10 mutații (evidențiate în tabelul 2), apar cu o frecvență mai mare de 1%, în timp ce cea mai frecventă mutație la nivel mondial, caracterizată prin deleția fenilalaninei în poziția 508 (ΔF508 – Phe508del) (deleția a 3 perechi de baze de la nivelul exonului 10), se găsește la aproximativ 30-80% dintre pacienții cu mucoviscidoză, în funcție de grupul etnic afectat. În tabelul 1 sunt enumerate 38 dintre mutațiile testate în laboratorul nostru pentru stabilirea diagnosticului de fibroză chistică sau testarea purtătorilor1;3.
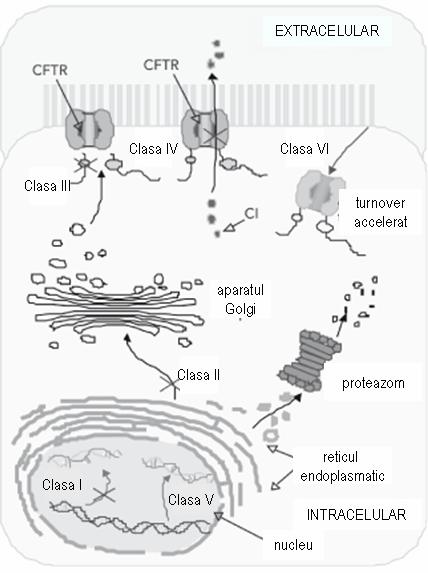
Mutațiile genei CFTR pot fi grupate în 6 clase diferite, împărțite în raport cu consecințele lor funcționale la nivel celular (vezi figura 18.1.3.3.1):
- clasa I: proteina nu este sintetizată;
- clasa II: CFTR este insuficient prelucrată la nivelul aparatului Golgi;
- clasa III: proteina nu este funcțională;
- clasa IV: CFTR prezintă conductanță anormală;
- clasa V: CFTR prezintă un defect parțial de sinteză;
- clasa VI: CFTR este degradată accelerat1.
Mutațiile din clasele I, II, III sunt mai frecvente și se asociază cu insuficiență pancreatică, în timp ce mutațiile din clasele IV, V și VI sunt mai rare, iar pacienții nu prezintă manifestări pancreatice1.
Figura 18.1.3.3.1 Adaptare după Roberta Rodrigues; Carmen S. Gabetta, Karla P. Pedro, Fabio Valdetaro, Maria I. M. Fernandes, Patrícia K. R. Magalhães, José N. Januário, Léa M. Z. MacielI, Cystic fibrosis and neonatal screening, Cad. Saúde Pública vol. 24 suppl.4, 2008.
Tabelul 1
|
F508del |
I507del |
F508C |
I502T |
1677del TA |
G542X |
|
1717-1G>A |
R553X |
G551D |
S549R A>C |
N1303K |
4016insT |
|
R1158X |
W1282X |
G1244E |
2789+5G>A |
711+5G>A |
711+1G>T |
|
G85E |
3849+10kbC>T |
R117H |
D1152H |
L1065P |
R1066H |
|
4382delA |
1259insA |
852del 22 |
R347P |
S912X |
I148T |
|
3199del6 |
1706del17 |
Q552X |
R1162X |
2183AA>G |
621+1G>T |
|
T338I |
L1077P |
Tabelul 2
|
Mutații |
Frecvența |
Clasa |
Fenotipul |
|
ΔF508 |
66.0% |
II |
Clasic |
|
G542X |
2.4% |
I |
|
|
G551D |
1.6% |
III |
|
|
N1303Lys |
1.3% |
II |
|
|
W1282X |
1.2% |
I |
|
|
R553X |
0.7% |
I |
|
|
621+1G>T |
0.7% |
I |
|
|
1717-1G>A |
0.6% |
I |
|
|
R117H |
0.3% |
IV |
Non-clasic |
|
R1162X |
0.3% |
Nedeterminată* |
Clasic6 |
* Transcripția se realizează în condiții normale, dar proteina este trunchiată, probabil incorect împachetată, de aceea cel mai probabil face parte din clasa II.
Gena CFTR conține aproximativ 250-280 kilobaze, fiind alcătuită din 27 exoni. Aceasta codifică o glicoproteină constituită din 1480 aminoacizi, ce formează cinci domenii: 2 domenii transmembranare, fiecare cu 6 deschideri în α-helix, 2 domenii nucleotidice (NBD) în citoplasmă, interconectate la regiunile transmembranare și un domeniu reglator (R), care leagă între ele domeniile transmembranare. Canalul ionic se deschide doar atunci când regiunea reglatoare a fost fosforilată de către proteinkinaza A (PKA), iar domeniul nuceotidic leagă ATP (vezi fig.18.1.3.3.2).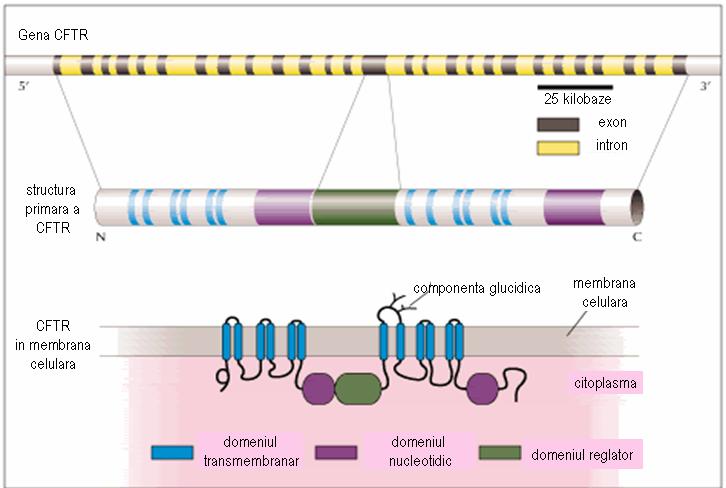
Figura 18.1.3.3.2 Gena CFTR (Adaptare după http://www.chromosome7.htmlplanet.com/custom4.html)
Consecința anomaliilor genetice este reprezentată de absența sau funcționarea inadecvată a canalelor de clor la nivel celular, ceea ce se traduce prin alterarea transportului clorurilor în glandele mucoase și seroase de la nivelul majorității organelor. Aceste secreții vor avea un conținut scăzut de apă, vor fi vâscoase, aderente la epiteliile ductelor excretoare și greu de eliminat spre exterior. Acumularea acestora produce în timp alterarea funcțiilor și distrucția diferitelor organe (plămâni, pancreas, ficat, intestin, organe de reproducere). La nivelul pielii apare o secreție sudorală cu concentrație ridicată de sare.
Mucoviscidoza variază ca severitate în funcție de mutațiile CFTR și factorii de mediu și se prezintă sub mai multe forme, unele care determină moartea precoce a copiilor, ca urmare a unei boli pulmonare obstructive progresive cu bronșiectazii, altele caracterizate prin insuficiență pancreatică și boală pulmonară obstructivă progresivă în timpul adolescenței cu creșterea frecvenței de spitalizare la maturitate, iar altele manifestate prin sinuzite și bronșite recurente sau infertilitate la bărbații tineri.
Prezentarea clinică, vârsta la diagnostic, severitatea simptomelor și rata de progresie a bolii în organele implicate variază pe scară largă1;2;6.
Manifestări pulmonare. În uter, la naștere și imediat după aceea, copiii cu fibroză chistică prezintă histologie normală a plămânilor (cu excepția ductelor glandelor submucoase din căile respiratorii care sunt dilatate). La scurt timp însă, apar modificările pulmonare, ce se caracterizează prin obstrucția căilor aeriene periferice ca urmare a acumulării de secreții. Persoanele afectate dezvoltă ulterior un sindrom inflamator la nivelul tractului respirator inferior și apoi infecții cronice endobronșice.
Deoarece elastaza (NE) eliberată de neutrofile la locul inflamației determină clivajul receptorului CR1, a componentei C3b a complementului și a imunoglobulinei G (IgG), bacteriile nu mai pot fi opsonizate și distruse fiind astfel favorizată persistența acestora. Alterarea apărarii antiinfecțioase duce la apariția bronșitelor și bronșiolitelor bacteriene (cel mai frecvent cu Staphylococcus aureus și Pseudomonas aeruginosa, dar și Aspergillus fumigatus cu dezvoltarea de micetoame), cu infiltrație neutrofilică intensă și obstrucția tractului respirator.
Prezența elastazei determină de asemenea creșterea la nivelul celulelor epiteliale a producției de IL-8, care este chemoatractant pentru neutrofile, distruge elastina și acționează ca secretagog, contribuind la menținerea inflamației și infecției și producând astfel leziuni structurale și tulburări ale schimbului de gaze2.
Simptomele respiratorii pot începe din prima lună de viață cu tuse, tahipnee sau wheezing, unii copii putând prezenta chiar detresă respiratorie severă asociată cu bronșiolită.
Deoarece polipii nazali apar la 10-32% dintre pacienții cu fibroză chistică, prezența acestora reprezintă o indicație pentru efectuarea testului sudorii. Majoritatea copiilor de peste 8 luni (90%) prezintă sinuzită recurentă refractară la terapia cu antibiotice.
La adulți, manifestările mucoviscidozei se caracterizează prin tuse cronică (la început uscată, intermitentă, concordantă cu episoadele infecțioase, ulterior se prelungește în timp, devine paroxistică, cu exacerbări nocturne și în special dimineața la trezire, apoi productivă), expectorație intermitentă cu creșterea producției de spută asociată cu modificări ale culorii acesteia, febră ușoară, dispnee de efort, pneumonie, bronșiolită recurentă, atelectazie, hiperreactivitatea căilor respiratorii cu apariția astmului refractar și lipsa răspunsului la tratamentul cu agenți β-adrenergici, bronșiectazii, hemoptizie, pneumotorax și retracții suprasternale și intercostale.
Pe măsură ce boala pulmonară progresează, ca urmare a infecțiilor cronice, apar leziuni structurale importante ale căilor respiratorii (chisturi sau abcese) însoțite de fibroza parenchimului pulmonar adiacent și apariția obstrucției cu hiperinflație și blocarea gazelor. Hipoxemia apare inițial în timpul somnului și efortului fizic, iar hipercapnia se dezvoltă tardiv și este un element de prognostic negativ. De asemenea, apariția hipertensiunii pulmonare și dezvoltarea cordului pulmonar odată cu boala parenchimatoasă avansată reprezintă un semn de prognostic nefavorabil, care este asociat cu o supraviețuire de aproximativ 8 luni.
Un studiu recent a raportat că expunerea pasivă la fumul de țigară afectează negativ funcția pulmonară la persoanele cu fibroză chistică.
În ciuda tuturor intervențiilor terapeutice, bolile pulmonare rămân cauza majoră de morbiditate și mortalitate în fibroza chistică2;3;5;6.
Manifestări gastrointestinale. Mutațiile de la nivelul genei CFTR determină apariția unei secreții alterate de clorură și apă la nivel intestinal, ce poate conduce la apariția ileusului meconial la naștere (mai frecvent la homozigoții ΔF508) sau a sindromului de obstrucție intestinală distală mai târziu în viață.
Ileusul meconial apare la 15-20% din nou-născuții diagnosticați cu mucoviscidoză, putând fi principala manifestare în perioada neonatală. Sindromul de impactare meconială este determinat de acumularea de masă mucofecaloidă lipicioasă în ileonul terminal și cec, aderentă la peretele intestinal, ce uneori se poate calcifica.
Atrezia jejunală asociată frecvent cu volvulus și peritonită meconială poate fi de asemenea o formă de prezentare a fibrozei chistice.
Diagnosticul de mucoviscidoză poate fi suspectat încă din viața intrauterină datorită evidențelor ultrasonografice sugestive pentru obstrucție intestinală, cum ar fi aspectul hiperecogen al intestinului fetal.
Cauza sindromului de obstrucție intestinală distală este neclară, putându-se asocia cu deshidratarea, febra, reducerea suplimentelor enzimatice, boala hepatică sau utilizarea medicamentelor cu efect antiperistaltic (opiacee, anticolinergice). Clinic se caracterizează prin crampe recurente, prezența unei mase palpabile la nivelul abdomenului și semne de obstrucție intestinală completă sau parțială. 50% dintre acești pacienți suferă complicații cum ar fi peritonită, volvulus, atrezie, necroză, perforație sau formarea unui pseudochist.
Impactarea mucoidă a apendicelui poate fi observată ca o masă palpabilă asimptomatică în cadranul abdominal inferior.
Ca urmare a creșterii presiunii intraabdominale secundare tusei, acești pacienți dezvoltă frecvent prolaps rectal.
Colonopatia fibrozantă este o entitate caracterizată prin strictura colonului ascendent, ce a fost descrisă inițial în 1994 și este caracteristică fibrozei chistice. Dozele mari de enzime pancreatice, în special lipaze, au fost incriminate în etiologia bolii. Simptomele inițiale sunt similare cu cele din sindromul obstructiv, iar diagnosticul se stabilește în urma efectuării unui tranzit baritat.
Incidența tumorilor gastrointestinale (esofagiene, gastrice, intestinale, hepatice, biliare, pancreatice și retroperitoneale) este în creștere la pacienții cu fibroză chistică, colonul fiind cea mai frecventă localizare a cancerului.
Insuficiența pancreatică exocrină (cauzată de obstrucția ductelor pancreatice cu secreții, apariția autodigestiei enzimatice și în final a fibrozei interstițiale) însoțită de sindrom de malabsorbție apare încă de la naștere la marea majoritate a persoanelor diagnosticate cu FC, cu excepția celor care au anumite mutații CFTR și nu necesită administrarea de enzime pancreatice. Aceștia riscă totuși să dezvolte pancreatită acută sau recurentă.
Manifestările clinice sunt steatoreea, distensia abdominală, durerile abdominale, flatulența, retardul de creștere (determinat de sindromul de malabsorbție și anemia hemolitică), defectele de coagulare sau erupțiile cutanate asociate cu deficiențele de vitamine liposolubile (A, D, E și K) și zinc. La acești pacienți se recomandă administrarea de enzime pancreatice. Persoanele cu FC și funcție pancreatică nomală au o evoluție clinică mai blândă cu rata medie de supraviețuire mai mare (56 ani) față de cei cu insuficiență pancreatică.
La copii, deficitul de vitamine, electroliți și proteine se manifestă prin: fontanele proeminente; anemie hemolitică prin deficitul de vitamină E; complicații hemoragice ce pot rezulta prin deficitul de vitamină K datorat insuficienței hepatice sau malabsorbției; hipoproteinemie și edeme; hepatomegalie însoțită de creșterea valorilor enzimelor hepatice; acrodermatită enteropatică, constipație, deshidratare hiponatremică/hipocloremică și piele sărată, alcaloză metabolică hipokaliemică secundară pierderii cronice de sare.
Scăderea toleranței la glucoză este frecventă la bolnavii cu mucoviscidoză (în medie 40%). Diabetul zaharat asociat cu fibroza chistică (DZAMV) se manifestă în adolescență (prin cetoacidoză și cetonurie), fiind diagnosticat la 7% din pacienții cu vârsta între 11 și 17 ani, cu creșterea prevalenței la maturitate. Este mai frecvent la homozigoții ΔF508 și la sexul feminin.
DZAMV reprezintă o entitate distinctă față de diabetul de tip 1 sau 2, dar are caracteristici comune cu ambele tipuri. Etiologia este o combinație între secreția redusă de insulină (secundară fibrozei pancreatice și numărului redus de celule insulare) și rezistența periferică la insulină. Apariția acestui tip de diabet se asociază cu un declin al funcției pulmonare, cu o stare nutrițională mai precară și cu supraviețuire mai scurtă.
Odată cu creșterea perioadei de supraviețuire la acești pacienți, bolile hepatobiliare asociate mucoviscidozei au devenit o complicație serioasă și frecventă ce pot afecta calitatea vieții pacienților. Implicarea hepatobiliară devine clinic aparentă după primii 10 ani de viață.
Absența proteinei CFTR funcțională în celulele epiteliale care tapetează ductele biliare determină formarea unei secreții vâscoase, care obstruează canaliculele. Dacă acest proces este extins apare ciroză obstructivă, ce se poate complica cu varice esofagiene, splenomegalie și hipersplenism.
Nou-născuții cu fibroză chistică pot prezenta icter obstructiv prelungit prin stază biliară intra și extrahepatică.
Calculii biliari au prevalență mai mare la pacienții cu mucoviscidoză (15% dintre adulții tineri cu fibroză chistică) decât la subiecții normali.
Boala hepatică este a doua cauză de mortalitate după afecțiunile pulmonare în fibroza chistică2;3;5;6.
Fertilitate. Mai mult de 95% dintre bărbații cu FC sunt infertili, ca urmare a absenței congenitale bilaterale a ductelor deferente și mai rar prin azoospermie obstructivă. Corpul, coada epididimului și veziculele seminale poate fi anormal dilatate sau chiar absente. Doar 1% dintre pacienții cu mucoviscidoză sunt fertili, aceștia prezentând forme ușoare de boală. Spermatogeneza este normală la acești barbați.
Femeile cu FC sunt fertile, deși câteva (20%) pot prezenta un mucus cervical anormal care contribuie la infertilitate.
Deoarece supraviețuirea indivizilor cu FC s-a îmbunătățit considerabil în ultimele decenii, sarcina la femeile cu FC a devenit o problemă importantă. Există studii care afirmă că sarcina decurge bine la aceste pacientele, dar și studii care atestă apariția unor complicații.
Atât pentru mamă cât și pentru făt, factorii de predicție negativi în cazul unei sarcini sunt capacitatea vitală forțată (CVF) mai mică de 50% din valoarea prezisă și starea nutrițională proastă. De fapt, o valoare a CVF mai mică de 50% din valoarea prezisă reprezintă o contraindicație absolută a sarcinii.
Cu toate acestea, tratamentul adecvat al afecțiunilor pulmonare, managementul agresiv al infecțiilor cu o mare varietate de antibiotice și îmbunătățirea nutriției au făcut ca sarcina să fie bine tolerată, în special la femeile cu forme ușoare sau moderate. La acestea factorii de risc pentru deteriorarea sănătății și deces precoce după sarcină sunt aceiași ca și pentru populația adultă non-gravidă.
Într-un studiu recent, Goss a luat în considerare valoarea VEF (volumul expirator forțat), greutatea, înălțimea și rata de exacerbare pulmonară pe an și a constatat că sarcina nu a fost asociată cu un risc crescut de deces. De fapt, sarcina nu pare să prezinte riscuri suplimentare nici pentru subgrupurile de femei cu diabet zaharat sau cu valoare FEV mai mică de 40% din valoarea prezisă. Factorii predictori importanți pe parcursul sarcinii sunt severitatea insuficienței pulmonare materne și starea de nutriție, în sensul că deteriorarea acestora pot precipita naștere prematură. În ciuda tuturor eforturilor rata de nou-născuți vii la femeile cu mucoviscidoză cu vârste cuprinse între 13 și 45 ani este de 1.9%.
Riscul de apariție a anomalilor congenitale la făt nu este crescut, iar alăptatul nu reprezintă o contraindicație2;3;6.
Manifestări osteoarticulare. Osteoartropatia hipertrofică afectează peste 6% dintre bolnavi, fiind mai rară la copiii mici și mai frecventă la sexul masculin (2:1). Este un sindrom caracterizat prin proliferare anormală a țesutului osos la nivelul extremităților distale ale oaselor lungi, cu apariția hipocratismului digital, durerii sau tumefacției articulare, de obicei simetrică, și a periostitei.
Artropatia în fibroza chistică apare la 10% dintre bolnavi, putându-se manifesta în orice moment evolutiv. Etiologic sunt implicate mecanisme imunologice probabil legate de infecția cronică cu Pseudomonas aeruginosa. Debutul este brusc cu durere, tumefacție și uneori se poate asocia cu leziuni tegumentare cum ar fi rash-ul maculopapular, eritemul nodos și ocazional purpura. Poate fi mono- sau poliarticulară, afectând articulațiile mari sau mici, cele mai frecvente fiind genunchiul, glezna, articulația mâinii, cotului sau umărului.
Osteopenia sau osteoporoza sunt manifestări frecvente ale pacienții cu FC și sunt asociate cu apariția fracturilor și a cifozei3.
Clasic, diagnosticul fibrozei chistice se stabilește pe baza elementelor clinico-anamnestice caracteristice și este apoi confirmat prin testul sudorii sau analiza moleculară.
La 70% dintre pacienți diagnosticul este stabilit înaintea vârstei de 1 an, de obicei în primele luni de viață. Totuși există bolnavi la care diagnosticul este confirmat abia după vârsta de 10 ani.
Diagnosticul de FC poate fi stabilit la persoanele suspicionate dacă prezintă:
1. una sau mai multe caracteristici fenotipice ale FC;
și
2. dovada anomaliei funcției CFTR:
- prezența mutațiilor cauzatoare de boală în gena CFTR;
sau
- 2 valori anormale ale clorurilor în sudoare la iontoforeza cantitativă pilocarpinică (> 60 mEq/L);
sau
- valori specifice ale diferenței de potențial nazal.
Testul sudorii rămâne gold standard-ul în diagnosticarea bolii și evaluează concentrația de ioni de clor și sodiu din transpirație. Valorile normale ale electroliților în sudoare se situează <40mMol/L; valorile pozitive sunt la copii >60 mMol/L, iar la adolescenți și adulți tineri >70 mMol/lL; valorile echivoce: între 40-60 mMol/L se repetă obligatoriu și se interpreteză în context clinic. O concentrație de clorură de mai mare de 60 mMol/L în sudoare, la două determinări diferite stabilește diagnosticul de boală.
Rezultatele fals pozitive pot fi asociate cu sindromul Hurler, iar cele fals negative pot să apară în cazul pierderilor acute de sare. În cazul în care FC este suspectată la un individ cu hiponatremie și hipocloremie, testul sudorii ar trebui amânat până la restabilirea unui echilibrul electrolitic3;6.
În următoarele situații speciale testarea genetică este testul inițial de diagnostic:
- diagnosticarea in utero a feților cu risc ridicat (în 2002, 4% din persoanele nou diagnosticate au fost identificate cu ajutorul diagnosticului prenatal);
- testarea prenatală a feților cu risc scăzut, dar cu imagini ecografice sugestive pentru boală;
- screening-ul nou-născuților (în 2002, 12.8% din persoanele nou diagnosticate au fost identificate prin intermediul screening-ului neonatal);
- testarea sugarilor simptomatici (cu ileus meconial), care sunt prea mici pentru a produce un volum adecvat de sudoare;
- testarea unei persoane simptomatice care are rude cu mutații CFTR identificate6.
Deoarece mucoviscidoza se transmite autozomal recesiv, în momentul concepției fiecare frate al unui individ afectat are 25% șanse să fie purtător și să prezinte afecțiunea, 50% șanse să fie purtător asimptomatic și 25% șanse să fie nepurtator și să nu fie afectat.
Testarea prenatală se efectueză pe celule fetale obținute prin biopsia vilozităților coriale prelevate la aproximativ 10-12 săptămâni de gestație sau prin amniocenteză, de obicei la circa 15-18 săptămâni de viață intrauterină.
Testul sudorii trebuie efectuat postnatal la toți pacienții la care fibroza chistică a fost suspectată.
Testarea genetică are un rol important în detectarea unor mutații cu implicații importante în determinismul anumitor fenotipuri. Cea mai bună corelație între genotip și fenotip este legată de funcția pancreatică. Mutațiile cele mai frecvente au fost clasificate în două categorii: cele care determină insuficiență pancreatică și cele care se asociază cu funcție pancreatică normală (denumite „pancreatic sufficient”, PS). Persoanele fără afectare pancreatică au, de obicei, una sau două alele mutante de tip PS, ce sunt dominante în ceea ce privește fenotipul pancreatic.
În schimb, corelația genotip-fenotip este, în general, slabă pentru bolile pulmonare în fibroza chistică. Afecțiunile pulmonare în rândul persoanelor cu genotipuri identice variază foarte mult, o explicație plauzibilă fiind intervenția factorilor de mediu.
Severitatea bolii pulmonare la persoanele cu una sau două mutații R117H depinde de lungimea regiunii poli T de la nivelul intronului 8, astfel dacă bolnavul prezintă varianta 5T în configurație cis dezvoltă de obicei boli pulmonare, iar cei cu varianta 7T sau 9T au un fenotip extrem de variabil, care se poate extinde de la lipsa manifestărilor pulmonare până la forme moderate de boală.
Deoarece mutația R117H este asociată cu funcție pancreatică normală, boala pulmonară mai puțin severă observată la aceste persoane ar putea fi consecința stării de nutriție mai bune6.
Un test genetic negativ pentru mutațiile țintite nu poate exclude boala. Deoarece în prezent sunt descrise peste 1000 mutații, pe piață există mai multe truse de diagnostic, care pot identifica cele mai frecvente mutații pentru o anumită zonă geografică sau grup populațional. Pentru cazurile cu adevărat suspecte se poate apela la metode complexe de analiză genetică a ADN-ului (secvențiere).
Testele genetice sunt disponibile pentru screening-ul persoanelor asimptomatice care doresc să afle dacă sunt sau nu purtătoare ale genei defective de fibroză chistică și implică, de obicei, interviuri pre-test, dar și consiliere privind posibilul impact al rezultatelor testelor pozitive sau negative. Acest tip de analize genetice permite părinților să afle dacă au un risc crescut de a avea un copil cu fibroză chistică.
Screening-ul purtătorilor de fibroză chistică se recomandă următoarelor persoane:
- adulții care au în familie rude cu fibroză chistică;
- partenerii persoanelor cu fibroză chistică; dacă un partener are fibroză chistică și celălalt este purtător al genei defective de fibroză chistică, atunci copilul va avea 50% șanse de a dezvolta boala;
- cuplurile care doresc să conceapă copii.
Dacă investigațiile arată că o persoană este purtătoare a genei defective de fibroză chistică, este necesară și testarea partenerului. Pentru ca un copil să dezvolte afecțiunea, ambii părinți trebuie să fie purtători ai genei mutante. În cazul în care analizele partenerului sunt negative sunt șanse minime pentru copil să dezvolte boala6.
Specimen recoltat – sânge venos4.
Recipient de recoltare – vacutainer ce conține EDTA ca anticoagulant4.
Cantitate recoltată – 5 mL sânge4.
Cauze de respingere a probei – folosirea heparinei ca anticoagulant; probe coagulate sau hemolizate4.
Stabilitate probă – 7 zile la 2-8ºC4.
Metodă: PCR și revers hibridizare pe strip-uri
Testul genetic analizează 38 de mutații și polimorfismul Allele5T-7T-9T în gena CFTR:
F508del, I507del, F508C, I502T, 1706del17, 1677del TA, G542X, 1717-1G>A, R553X, Q552X, G551D, S549R A>C, N1303K, 4016insT, R1162X, R1158X, W1282X, G1244E, 2789+5G>A, 2183AA>G, 711+5G>A, 711+1G>T, G85E, 3849+10kbC>T, 621+1G>T, R117H, D1152H, L1065P, R1066H, L1077P, 4382delA, 1259insA, 852del 22, R347P, T338I, S912X, I148T, 3199del6.
- Felix A Ratjen MD PhD FRCP(C). Cystic Fibrosis: Pathogenesis and Future Treatment Strategies. In Respir Care 2009 May;54(5):595-605.
- Girish D Sharma. Cystic Fibrosis, www.emedicine.medscape.com, Ref Type: Internet Communication.
- Ioan Popa, Liviu Pop, Zagorca Popa, Casandra Cilt. Ghid de management în mucoviscidoză – (fibroză chistică).
- Laborator Synevo. Referințele specifice tehnologiei de lucru utilizate 2010. Ref Type: Catalog.
- Mayo Clinic/Mayo Medical Laboratories. Test Catalog. Cystic Fibrosis Mutation Analysis, 70-Mutation Panel. www.mayomedicallaboratories.com. Ref Type: Internet Communication
- Samuel M Moskowitz, James F Chmiel, Darci L Sternen, Edith Cheng, and Garry R Cutting.CFTR- Related Disorders. Gene Reviews, 2008. www.ncbi.nlm.nih.gov. Reference Type: Internet Communication.
Informații utile despre "Fibroza chistică - 38 mutații CFTR"
Produsul a fost adăugat în coș
În plus, ai la dispoziție 30 de zile pentru a veni la recoltare.