- Teste de hematologie
- Teste de biochimie
- Biochimie generală din sânge și urina
- Proteine specifice in ser si urina
- Teste biochimice din lichide de punctie
- Teste biochimice din materii fecale
- Teste biochimice pentru tulburari ereditare de metabolism
- Teste pentru nefrolitiaza
- Vitamine, oligoelemente, stres oxidativ
- Acizi grași
- Transferina carbohidrat deficitara (CDT) marker pentru alcoolism
- Markeri non-invazivi pentru afecţiunile hepatice
- Analiza chimică calculi
- Markeri endocrini
- Markeri tumorali
- Markeri virali
- Markeri cardiaci
- Markeri anemie
- Markeri ososi
- Markeri boli autoimune
- Anticorpi antispermatozoizi
- Autoanticorpi in afectiuni endocrine, cardiace, renale
- Autoanticorpi in afectiuni neurologice
- Autoanticorpi in afectiunile dermatologice
- Autoanticorpi in anemia pernicioasa
- Autoanticorpi in diabetul zaharat
- Markeri pentru afectiuni hepatice si gastrointestinale autoimune
- Markeri pentru afectiuni reumatismale si vasculite
- Markeri pentru monitorizarea evolutiei si tratamentului
- Markeri pentru sindromul antifosfolipidic
- Serologie boli infectioase
- Teste specializate de alergologie si imunologie
- Teste de biologie moleculara
- Teste de citogenetica
- Teste de microbiologie
- Toxicologie
- Citologie cervico-vaginala
- Histopatologie
- Consult genetic
- Genetica medicala
Topiramat
Preț: 203.00 lei
Informaţii generale şi recomandări pentru testare – Topiramat
In practica medicală curentă este recunoscută din ce în ce mai mult importanţa determinării periodice a nivelului în sânge al multora din medicamentele administrate, fie datorită potenţialului crescut de reacţii adverse, fie complianţei reduse a pacienţilor.
Monitorizarea terapeutică a unui medicament (Therapeutic Drug Monitoring, TDM) are drept scop menţinerea concentraţiei acestuia în intervalul terapeutic, definit ca acel interval de valori ale nivelului în ser, plasmă sau sânge integral în care medicamentul respectiv îşi exercită efectele clinice cu reacţii adverse minime pentru majoritatea pacienţilor.
Conceptul de TDM se referă astfel la măsurarea concentraţiei medicamentelor pentru a optimiza şi adapta tratamentul la nivel individual (terapie personalizată). Pentru realizarea acestei ţinte terapeutice este important să se cunoască pentru medicamentele administrate date legate de:
–farmacocinetică: studiază efectele medicamentului asupra organismului (relaţia doză-efect);
–farmacodinamică: studiază efectele organismului asupra medicamentelor (absorbţie, distribuţie etc);
–farmacogenetică: studiază modelul genetic al metabolizării medicamentelor luând în considerare variaţiile individuale.
Pentru a obţine rezultate pentru concentraţiile medicamentoase cu utilitate clinică este important ca probă să fie recoltată în aşa numita „steady state” (stare de echilibru) în care rata de medicament ce pătrunde în organism este egală cu cea eliminată. Atunci când o doză fixă de medicament este administrată la intervale de timp regulate, acesta se va acumula în organism în cursul fazei de absorbţie până este atinsă starea de echilibru; perioada de timp necesară pentru a se ajunge la steady state depinde de timpul de înjumătăţire al medicamentului (T1/2), adică timpul în care concentraţia medicamentului în sânge se reduce la jumătate. La rândul său T1/2 depinde de rata de metabolizare şi excreţie. In condiţiile unei distribuţii rapide şi uniforme a medicamentului în organism (cinetică de ordinul I), precum şi în absenţa unei doze de încărcare, este nevoie de un interval de timp echivalent cu cel puţin 5 T1/2 pentru a obţine steady state (vezi fig. 20.3.1)1;2;3.
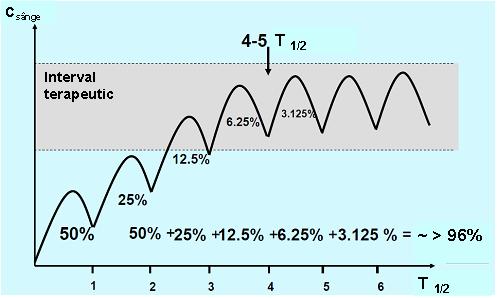
Fig 20.3.1 Obţinerea „steady state”
Acest proces poate fi rezumat astfel:
k k = constanta de dispariţie a lui D
D→E D = concentraţia medicamentului E = forma excretată a medicamentului
T1/2 = 0.693/k
Aşa cum reiese din ecuaţie, T1/2 este o constantă şi nu depinde de concentraţia medicamentului. Daca T1/2 este cunoscut se poate calcula modul de împărţire a dozelor şi intervalul de timp la care trebuie administrate pentru a se atinge nivelul terapeutic.
Totuşi, unele medicamente sunt metabolizate printr-un alt tip de cinetică decât cea de ordinul I, suferind mai întâi o metabolizare în ficat, urmată de o distribuţie multicompartimentală în organism (medicamentul are o anumită rată de distribuţie plasmatică şi o rată diferită de distribuţie tisulară). In aceste cazuri timpul necesar pentru a atinge steady state poate să fie diferit de echivalentul a 5 T1/2 .
Cu excepţia urgentelor medicale, în cazurile în care se modifică dozele administrate şi se adaugă sau se scot medicamente asociate, se va aştepta obţinerea unei noi stări de echilibru înainte de recoltarea probei pentru monitorizarea terapeutică. Intr-un mod similar, se va aştepta aceeaşi perioadă de timp până cand un medicament aflat în steady state se va elimina din organism la întreruperea administrării2.
Odată atinsă starea de echilibru probele de sânge pot fi recoltate în două momente diferite:
– în momentul nivelului maxim (peak samples): la 2-3 ore după administrarea unei doze orale, la 30-60 minute după o doză administrată intravenos, la 2-4 ore după o doză administrată intramuscular sau la 1-1 si ½ ore după o doză administrată intranazal;
– în momentul nivelului minim (trough samples): imediat înaintea administrării următoarei doze; acest moment este recomandat în majoritatea cazurilor.
Monitorizarea terapeutică a medicamentelor este indicată în special în următoarele situaţii:
Clasele de medicamente pentru care se recomandă în mod special TDM sunt următoarele:
- glicozide cardiace: digoxin, digitoxin;
- antiaritmice: amiodarona, flecainida, procainamida, chinidina;
- antiastmatice: teofilina;
- antibiotice: aminoglicozide, vancomicina;
- antivirale: medicamentele pentru infecţia HIV, ganciclovir;
- anticonvulsivante: fenobarbital, carbamazepin, fenitoin, acid valproic, gabapentin, primidona, lamotrigin;
- medicamente psihotrope: litiu, antidepresive triciclice, neuroleptice;
- imunosupresoare: ciclosporina, tacrolimus, sirolimus, everolimus, acid micofenolic, azatioprina;
- citostatice: methotrexat1;2.
In tabelul de mai jos sunt precizate pentru anumite medicamente T1/2, intervalul de timp necesar pentru a se ajunge la steady state, tipul de probă pentru TDM şi stabilitatea acesteia, intervalul terapeutic1;3:
|
MEDICAMENT |
T1/2 |
T până la steady state |
Tip probă |
Stabilitate probă |
Metoda de determinare |
Interval terapeutic |
|
Digoxin |
36-48 h |
7-10 zile |
Ser |
7 zile
la 2-8°C
|
ECLIA |
0.9-2 ng/mL |
|
Amiodarona |
26-107 zile |
Nu se aplică |
Ser |
7 zile
la 2-8°C
|
HPLC |
0.5-2 mg/L |
|
Flecainida |
12-27 ore |
3-6 zile |
Ser |
7 zile
la 2-8°C
|
HPLC |
0.2-0.8 mg/L |
|
Teofilina |
7-11 ore (adult) 1-8 ore (copil)
|
15-55 ore (adult) 5-40 ore (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
< 1 an:
5-10 mg/L
≥ 1 an:
8-20 mg/L
|
|
Vancomicina |
3-8 ore |
1-2 zile |
Ser |
7 zile
la 2-8°C
|
FPIA |
5 – 10 µg/mL
|
|
Carbamazepin |
14-47 ore (adult) 8-19 ore (copil) |
7-12 zile (adult) 2-4 zile (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
4-10 mg/L |
|
Acid valproic |
9-16 ore (adult) 7-13 ore (copil) |
2-4 zile (adult) 2-4 zile (copil) |
Ser |
7 zile
la 2-8°C
|
CEDIA |
50-100 mg/L |
|
Topiramat |
19-23 ore |
5 zile |
Ser |
7 zile
la 2-8°C
|
HPLC |
1-10 mg/L |
|
Etosuximid |
50-60 ore (adult) 30 ore (copil) |
8-12 zile (adult) 6-10 zile (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
40-100 mg/L |
|
Fenobarbital |
81-117 ore (adult) 40-70 ore (copil) |
17-24 zile (adult) 8-15 zile (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
10-40 mg/L |
|
Fenitoin |
18-22 ore (adult) 7-29 ore (copil) |
4-8 zile (adult) 2-5 zile (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
<14 ani:
10-20 mg/L
>14 ani:
6-14 mg/L
|
|
Gabapentin |
5-7 ore (adult) 4-6 ore (copil) |
1-2 zile (adult) 1-2 zile (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
2 – 10 µg/mL |
|
Lamotrigin |
15-30 ore (adult) 30 ore (copil) |
3-10 zile (adult) 3-10 zile (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
<14 ani:
5-15 mg/L
>14 ani:
1-5 mg/L
|
|
Primidona |
3-7 ore (adult) 4-6 ore (copil) |
16-60 ore (adult) 20-30 ore (copil) |
Ser |
7 zile
la 2-8°C
|
HPLC |
5-15 mg/L |
|
Amitriptilina |
8-51 ore |
2-6 zile |
Ser |
7 zile la 2-8°C |
LC-MS/MS |
50-300 µg/L |
|
Litiu |
14-30 ore |
2-7 zile |
Ser |
8 ore la temperatura camerei; 24 ore la 2-8°C; 6 luni la -18°C. |
ISE |
Mania acută: 0.6-1.2 mmol/L • Protecţie impotriva viitoarelor episoade la pacienţii cu afecţiune bipolară: 0.8-1.0 mmol/L • Depresie: 0.5- 1.5 mmol/L |
|
Clomipramin |
12-36 ore |
3 săptămani |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
90-250 µg/L |
|
Clozapina |
4-66 ore |
Nu se aplică |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
350-600 µg/L |
|
Olanzapin |
21-54 ore (adult
≤65 ani)
32-81 ore (adult >65 ani)
|
7 zile |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
10-80 µg/L |
|
Doxepin |
8-25 ore |
2.5-5 zile |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
20-150 µg/L |
|
Imipramin
|
6-20 ore |
2-5 zile |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
45-150 µg/L |
|
Maprotilin |
36-105 ore |
14 zile |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
125-200 µg/L |
|
Trimipramin |
16-39 ore |
Nu se aplică |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
150-350 µg/L |
|
Haloperidol |
41-41 ore (lactat) 14-28 zile (decanoat) |
3-9 zile (lactat) nu se aplică |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
5-16 µg/L |
|
Risperidon |
3 ore (fast metabolizerrisperidon) 21 ore (fast metabolizer9-hidroxi-risperidon) 20 ore (slow metabolizerrisperidon) 30 ore (slow metabolizer9-hidroxi-risperidon) |
1 zi (fast metabolizerrisperidon) 5-6 zile (fast metabolizer9-hidroxi-risperidon) 5 zile (slow metabolizerrisperidon) nu se aplica (slow metabolizer9-hidroxi-risperidon) |
Ser |
7 zile
la 2-8°C
|
LC-MS/MS |
10-120 µg/L |
|
Ciclosporina A |
6-27 ore |
2-6 zile |
Sânge EDTA |
5 zile
la -20°C
|
LC-MS/MS |
Intervalul terapeutic variază în funcţie de tipul transplantului si perioada de timp de la transplant. Pentru afecţiuni dermatologice şi reumatologice:<100 µg/L Pentru sindrom nefrotic: 60-160 µg/L. |
|
Tacrolimus |
4-35 ore (adult) 4-12 ore (copil) |
2-6 zile (adult) nu se aplică la copil |
Sânge EDTA |
5 zile
la -20°C
|
LC-MS/MS |
– în primele 2 luni de la transplant:
15-20 µg/L
– după 2 luni de la transplant:
8-15 µg/L
|
|
Sirolimus |
46-78 ore |
5-7 zile |
Sânge EDTA |
5 zile
la -20°C
|
LC-MS/MS |
4-20 µg/L |
|
Acid micofenolic |
8-18 ore (adult) variabil la copil |
Nu se aplică |
Ser |
7 zile
la 2-8°C
|
HPLC |
1-3.5 µg/mL |
|
Methotrexat |
Cinetică bifazică |
– |
Ser
|
7 zile
la 2-8°C protejat de lumină
|
FPIA |
Se asociază cu un risc crescut de toxicitate: – valorile > 5-10 µmol/L la 24 h de la admistrare; – valorile > 0.5-1 µmol/L la 48 h de la administrare; – valorile > 0.2 µmol/L la 72 h de la administrare. |
ECLIA = metoda imunochimică cu detecţie prin chemiluminiscenţă
HPLC = cromatografie de lichide sub înaltă presiune
LC-MS/MS = cromatografie de lichide cuplată cu spectrometrie de masă
FPIA = fluorescent polarization immunoassay (metoda imunochimică cu detecţie prin fluorescenţă polarizată)
CEDIA = cloned enzyme donor immunoassay (metoda imunoenzimatică care utilizează tehnologia ADN-ului recombinant)
ISE = ion selective electrode (metoda potenţiometrică).
Topiramat
Este un antiepileptic cu spectru larg cu următoarele mecanisme de acţiune:
Bibliografie
Produsul a fost adăugat în coș
În plus, ai la dispoziție 30 de zile pentru a veni la recoltare.
