- Teste de hematologie
- Teste de biochimie
- Biochimie generală din sânge și urina
- Proteine specifice in ser si urina
- Teste biochimice din lichide de punctie
- Teste biochimice din materii fecale
- Teste biochimice pentru tulburari ereditare de metabolism
- Teste pentru nefrolitiaza
- Vitamine, oligoelemente, stres oxidativ
- Acizi grași
- Transferina carbohidrat deficitara (CDT) marker pentru alcoolism
- Markeri non-invazivi pentru afecţiunile hepatice
- Analiza chimică calculi
- Markeri endocrini
- Markeri tumorali
- Markeri virali
- Markeri cardiaci
- Markeri anemie
- Markeri ososi
- Markeri boli autoimune
- Anticorpi antispermatozoizi
- Autoanticorpi in afectiuni endocrine, cardiace, renale
- Autoanticorpi in afectiuni neurologice
- Autoanticorpi in afectiunile dermatologice
- Autoanticorpi in anemia pernicioasa
- Autoanticorpi in diabetul zaharat
- Markeri pentru afectiuni hepatice si gastrointestinale autoimune
- Markeri pentru afectiuni reumatismale si vasculite
- Markeri pentru monitorizarea evolutiei si tratamentului
- Markeri pentru sindromul antifosfolipidic
- Serologie boli infectioase
- Teste specializate de alergologie si imunologie
- Teste de biologie moleculara
- Teste de citogenetica
- Teste de microbiologie
- Toxicologie
- Citologie cervico-vaginala
- Histopatologie
- Consult genetic
- Genetica medicala
Spermogramă
Preț: 190.00 lei
Spermograma se efectuează în anumite centre Synevo, conform următoarelor specificații/ condiții:
- Arad: recoltarea se efectuează extern conform indicațiilor de recoltare (vezi aici) și poate fi adusă în 30 minute de la recoltare (la o temperatură de 37°C) în Laborator și centru de recoltare Arad (Str. Lt. Mj. Duma, nr.1, Bl. 338, Sc. C, Ap. 20, Parter) de L-V: 08:00 – 12:00 în baza unei programări realizate în prealabil la numărul de telefon 0751727813.
- Bacău: recoltarea se efectuează extern conform indicațiilor de recoltare (vezi aici) și poate fi adusă în Laborator și centru de recoltare Bacău de luni până miercuri, în intervalul orar 9-12, cu programare telefonică realizată în prealabil la numărul 0234 705 878.
- Baia Mare: recoltarea se efectuează în Centrul de recoltare Baia Mare (B-dul Republicii, nr. 2, corp C1), de L-V: 11:00 – 12:00
- București: recoltarea se efectuează în baza unei programări realizate la numărul 021 9666 în Laborator și centru de recoltare Iancu de Hunedoara de L-V, în intervalul orar 8.00 – 12.30, sau extern conform indicațiilor de recoltare (vezi aici), proba fiind adusă în 30 minute de la recoltare (la o temperatură de 37°C) în aceeași locație cu programare telefonică realizată în prealabil.
- Brasov: recoltarea se efectuează în Laborator și centru de recoltare Aurel Vlaicu (Str. Aurel Vlaicu nr. 2) de L-V: 12:00 – 13:00 cu programare telefonică la numărul 0268 424 072/ 073
- Cluj: recoltarea se efectuează în Laborator și centru de recoltare Brâncuși (Str. Constantin Brâncuși, nr.149) de L-V: 07:00 – 14:00 și S: 08:00 – 11:00
- Constanța: recoltarea se efectuează extern conform indicațiilor de recoltare (vezi aici) sau direct în Centrul de recoltare Policlinica nr. 1 (B-dul Tomis, Nr. 145 – în incinta Policlinicii Nr. 1) și în Laborator și centru de recoltare Constanța (Bd. Tomis nr. 145, în incinta Spitalului județean) în zilele de marți și joi, în timpul programului de recoltare.
- Craiova: recoltarea se efectuează în zilele de marți și joi, în intervalul orar 09:00 – 12:00 în Laborator și centru de recoltare Alexandru Macedonski (Str. Alexandru Macedonski nr. 53, corp C2), doar în baza unei programări realizate în prealabil la numerele de telefon 0251.530.040, 0251.532.299 sau fizic în recepție.
- Galați: recoltarea se efectuează în Laborator și centru de recoltare Galați (B-dul George Cosbuc nr. 251, Bl. Italian Residence) in zilele de luni și joi, în intervalul orar 10:00 – 12:30, cu programare telefonică (0236455671) sau realizată direct în recepție.
- Iași: proba poate fi adusă de L-V: 09:00 – 12:00 în Laborator și centru de recoltare Iași (Str. Iordachi Lozonschi nr 4, în Galeriile Ștefan cel Mare, Iaşi). Recoltarea se efectuează conform indicațiilor de recoltare (vezi aici).
- Oradea: proba poate fi adusă în zilele de marți și joi în Laborator și centru de recoltare Coposu (Str. Corneliu Coposu, nr. 2), în intervalul orar 11:00 – 13:00 cu programare telefonică 0747 052 866, Centrul de recoltare Magheru (Bulevardul Magheru, nr. 8, bl. M8, parter) în intervalul orar 10:30 – 11:00, cu programare telefonică: 0259 231 952 și Centrul de recoltare Decebal (Bd-ul Decebal nr, 22) în intervalul orar 10:30 – 11:00, cu programare telefonică: 0741 245 809. Proba poate fi recoltată intern (în interiorul centrului de recoltare) doar în centrul de recoltare Magheru.
- Satu Mare: recoltarea se efectuează în Laborator și centru de recoltare Satu Mare (Str. Prahova nr.22), Centrul de recoltare Libertății (Piata Libertatii, nr. 22), de L-V: 07:00 – 13:00
- Sibiu: recoltarea se efectuează în Laborator și centru de recoltare Sibiu (Calea Dumbrăvii, nr. 17), de Luni – Vineri: 11:00 – 13:00 cu programare telefonică la numărul 0269 243 361/ 0741 215 858
- Suceava: proba poate fi adusă în Laborator și centru de recoltare Suceava (Bd. 1 Decembrie 1918 nr. 21, Suceava) de L-V, în intervalul orar 08:00 – 10:00. Recoltarea se efectuează conform indicațiilor de recoltare disponibile aici.
- Timișoara: recoltarea se efectuează în Laborator și centru de recoltare Timișoara (Str. Simion Bărnuţiu, nr. 21) de L-V: 07:00 – 12:00
- Zalău: recoltarea se efectuează în Centrul de recoltare Zalău (B-dul Mihai Viteazul, nr. 14, Bl O1, parter), de L-V: 11:00 – 12:00
Informaţii generale – Spermogramă
Sperma este un produs complex la formarea căruia contribuie întregul tract reproductiv al bărbatului: testicule, epididime, canale deferente, vezicule seminale, prostata şi glandele bulbo-uretrale. Lichidul spermatic este constituit din două părţi distincte: plasma seminală (rezultată în special din secreţia prostatei, veziculelor seminale şi glandelor bulbouretrale) şi elementele figurate (spermatozoizii şi/ sau celulele germinale provenite din testicul).
Testiculele produc spermatozoizii (care reprezintă aproximativ 5% din volumul spermei). Spermatozoizii sunt stocaţi în porţiunea ampulară a ductelor deferente până la eliberarea lor în procesul de ejaculare. Aici spermatozoizii sunt metabolic inactivi datorită mediului acid şi a aportului scăzut de oxigen. S-a estimat că în această zonă spermatozoizii pot supravieţui aproximativ o lună1;5;6.
Veziculele seminale produc aproximativ 60% din volumul spermei. Acest lichid vâscos cu pH neutru sau uşor alcalin este galben sau intens pigmentat ca rezultat al conţinutului mare în flavone care sunt responsabile de fluorescenţă în lumina ultravioletă. Aici se află şi originea fructozei, care constituie substratul energetic necesar mobilităţii spermatozoizilor1;6.
Prostata contribuie la formarea a 20% din volumul spermei. Acest lichid lăptos secretat de prostată este uşor acid (pH=6,5) datorită acidului citric. Secreţia prostatică mai este bogată în fosfatază acidă şi enzime proteolitice responsabile de coagularea şi lichefierea spermei1;6.
Epididimele, ductele deferente, glandele bulbouretrale şi glandele uretrale generează 10-15% din volumul spermei, fără a se cunoaşte semnificaţia biochimică. Epididimul secretă mai multe proteine cu rol în capacitatea de fertilizare a spermei1;5;6.
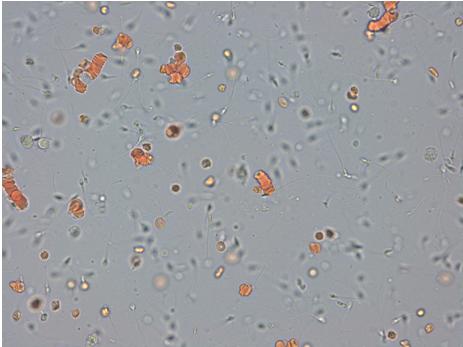
Diagnosticul infertilităţii masculine (incluzând azoospermia, oligozoospermia, astenozoospermia, teratozoospermia), evaluarea eficienţei vasectomiei, diagnosticul hematospermiei (vezi figura 21.5.7), evaluarea eventualelor sechele ale parotiditei epidemice (apărută la adolescenţi sau adulţi) asupra tesutului spermatogen, a efectelor criptorhidiei şi ale varicocelului asupra spermatogenezei2;5;6.
Pregătirea pacientului
Pacientul:
- va avea o perioadă de abstinenţă sexuală de 2-7 zile7;
- nu va folosi prezervativ pentru recoltare;
- cu o 1 săptămână înainte de recoltare va opri medicaţia în curs, dacă acest lucru este posibil4;
- mai multe detalii pentru recoltare AICI.
Specimen recoltat – sperma.
Pentru o apreciere corectă a fertilităţii se recomandă 3 sau mai multe determinări în decurs de 2-3 luni4.
Rezultate concludente se obţin în urma recoltării prin masturbare. Dacă din motive psihologice sau religioase această metodă nu este accesibilă, se acceptă şi proba recoltată prin metoda contactului sexual întrerupt3.
Recipient de recoltare – recipient de unică folosinţă, steril4.
Cantitate recoltată – toată cantitatea emisă4.
Cauze de respingere a probei – specimen care a fost transportat cu întârziere la laborator, sau la o temperatură diferită de 37°C4.
Prelucrare necesară după recoltare
Recomandabil este ca sperma să fie examinată la max. 20 min după emisie, pentru a putea aprecia timpul de lichefiere. Dacă se renunţă la această informaţie examinarea se poate face în maximum 3 ore de la emisie.
Până la lichefiere ori până la examinare, sperma se menţine la 37°C.
După lichefiere, sperma se examinează în camera de numărat Burker Türk pentru aprecierea numărului de spermatozoizi. Pentru aprecierea mobilităţii şi a morfologiei acestora, se va face examinarea între lamă şi lamelă. Dacă mobilitatea spermatozoizilor este mai mică de 50%, se va folosi tehnica eozina-nigrozina pentru aprecierea viabilităţii. O viabilitate normală necesită teste suplimentare care să elucideze substratul mobilităţii reduse (determinarea fructozei, a anticorpilor IgA din spermă şi a anticorpilor antispermatozoizi din ser)7.
Stabilitate probă – 3 ore la 37°C. Nu se pastrează sperma la o temperatură diferită de 37°C4, în nicio etapă a examinarilor.
Metoda – examinare macroscopică şi microscopică a spermei 3;4;5;7. Pentru aprecierea viabilităţii se face coloraţia eozina-nigrozina4.
Valori de referinta – Spermogramă
| Tip | Valoare |
|---|---|
| Volum spermă | 2-5 mL |
| Aspect spermă | Normal |
| Timp de fluidificare completă | 0-30 min. |
| pH spermă | 7.12-8 |
| Număr spermatozoizi | 20-120 mil./mL |
| Spematozoizi mobilitate normală | 60-100 % |
| Spermatozoizi mobilitate redusă | 0-40 % |
| Spermatozoizi imobili | 0-10% |
| Spermatozoizi aspect normal | 70-100 % |
| Spermatozoizi forme aberante | 0-30 % |
| Spermatozoizi viabili | 80-100% |
O clasificare acceptată a mobilităţii este cea pe tipuri de mobilitate:
- tip”a”: mobilitate rapidă, cu bătăi ale cozii în fascicul strâmt, însoţite de mişcări laterale ale capului, permiţând o progresie în linie dreaptă;
- tip”b”: cu mişcari ale cozii, dar fără mişcări ale capului, fără deplasare în linie dreaptă sau cu deplasare rectilinie, dar lentă;
- tip”c”: vibraţii frenetice şi anarhice determinând doar mişcări pe loc;
- tip”d”: spermatozoizi imobili, adesea confundaţi cu cei morţi8.
În cazul laboratorului nostru raportarea se face doar pe cele trei tipuri de mobilitate menţionate în tabel (tipul „a” şi tipul „b” fiind mentionaţi la spermatozoizii cu mobilitate normală).
În cazul în care formele aberante de spermatozoizi depăşesc 10% se vor menţiona modificările morfologice ale acestora şi proportia în care acestea apar.
Limite şi interferente
Transportarea spermei de la domiciliu la laborator:
- face puţin probabila aprecierea corectă a timpului de fluidificare sau de lichefiere4;7.
- poate afecta mobilitatea spermatozoizilor prin expunere la o temperatură diferită de 37°C4.
Medicamente care influenţează negativ determinarea: azathioprin, cimetidina, ciclofosfamida, estrogeni, fluoximesterone, ketoconazol, methotrexate, metiltestosteron, nitrofurantoin (efect tranzitoriu), carmustin, procarbazina, sulfasalazina, vincristina4.
Fig. 21.5.7 Hematospermie (imagine din colectia proprie a laboratorului)
Bibliografie
1. Exarcu, I.Teodorescu. 1989. Testiculul. In Fiziologia si fiziopatologia sistemului endocrin, 934-954.
2. Exarcu, I.Teodorescu. 1989. Fiziopatologia testiculului. In Fiziologia si fiziopatologia sistemului endocrin, 956-981.
3. Henry, John Bernard. 1998. Seminal fluid. In Clinical Diagnosis and Management by Laboratory Methods, 516-522.
4. Laborator Synevo. Referintele specifice tehnologiei de lucru utilizate 2010. Ref Type: Catalog.
5. Laboratory Corporation of America. Directory of Services and Interpretive Guide. www.labcorp.com 2010. Ref Type: Internet Communication.
6. Wallach Jaques. 2001. Afectiuni endocrine. In Interpretarea testelor de diagnostic, 883-885.
7. Kvist U.; Bjorndahl L. 2002. Manual on basic semen analysis, 5-24.
8. Ungureanu M-C, Mogos V., Zbranca E. Explorarea infertilitatii masculine – Spermocitograma, teste asupra capacitatii fecundante a spermatozoizilor – Roumanian Journal of Endocrinology and Metabolism, vol.1, no. 2, 2002.
Informații utile despre "Spermogramă"
Produsul a fost adăugat în coș
În plus, ai la dispoziție 30 de zile pentru a veni la recoltare.