Riscul de tromboză
Ce este tromboza?
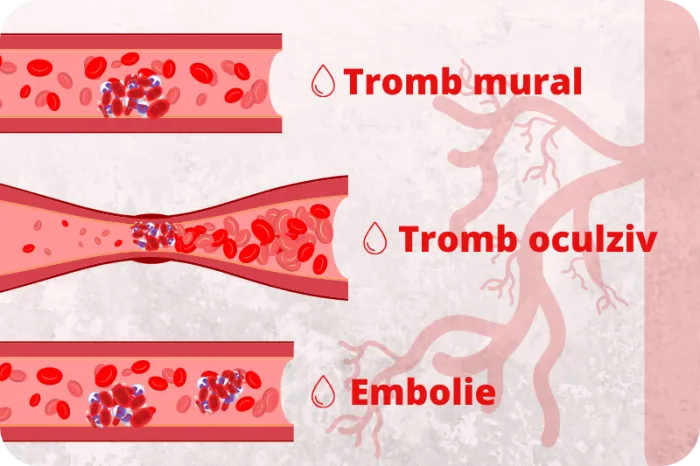
ÎTromboza este o afecțiune gravă caracterizată prin formarea anormală a unuia sau a mai multor cheaguri de sânge (trombi) în interiorul unei vene sau a unei artere. Aceasta poate duce la obstrucția parțială sau totală a fluxului sangvin la locul trombozei sau la distanță de acesta, prin desprinderea cheagului, care se poate deplasa în altă parte a organismului.
Cheagul care circulă se numește embol, spre deosebire de trombi, care cresc în interiorul vasului si nu se mișcă. Dacă un embol rămâne blocat într-o zonă critică, poate provoca afecțiuni care pun viața în pericol, cum ar fi accidentul vascular cerebral și atacul de cord. Tratamentul va depinde de tipul, gravitatea și localizarea cheagului în organism.
Ce este trombofilia?
Trombofilia este o afecțiune care presupune un dezechilibru al proteinelor implicate în procesul de coagulare a sângelui. Acest proces are ca rezultat predispoziția de a forma trombi, chiar și în situația în care nu a fost lezat un vas de sânge. În mod normal, după o leziune, formarea cheagului ajută la protejarea organismului, sigilând vasele de sânge afectate și prevenind pierderea suplimentară de sânge. Pacienții cu trombofilie pot prezenta un risc crescut de a dezvolta tromboză venoasă profundă (TVP) sau embolie pulmonară, două afecțiuni care pun viața în pericol.
Trombofilia poate fi moștenită (ereditară) sau dobândită în cursul vieții și este influențată de factori genetici, stil de viață sau anumite condiții medicale.
Trombofilia dobândită este mai frecventă decât cea moștenită și este cauzată de mai mulți factori, cum ar fi: anumite medicamente, stil de viață sau diferite afecțiuni. Cel mai întâlnit tip de trombofilie dobândită este sindromul antifosfolipidic.
Trombofilia ereditară este caracterizată de o tendință de formare a trombilor din cauza unei predispoziții genetice. Avorturile spontane sau prezența a cel puțin un episod de tromboză înaintea vârstei de 40 de ani pot avea drept cauza o trombofilie ereditară.
Cum se depisteaza trombofilia?
Testarea în vederea depistării trombofiliei se face în următoarele situaţii:
- pacienţi cu episoade de tromboză apărute la vârste tinere sau cu tromboze venoase repetate;
- paciente cu diverse complicaţii ale sarcinii (pierderi recurente de sarcină, preeclampsie, decolare prematură de placentă, restricţie de creştere intrauterină);
- istoric familial de tromboze apărute la vârste tinere; nu este recomandată însă testarea tuturor membrilor asimptomatici în familiile la care a fost depistat un defect trombofilic, ci numai dacă se are în vedere sarcina, tratamentul cu anticoncepţionale orale sau intervenţiile chirurgicale.
Adesea o persoană poate prezenta mai multe defecte trombofilice şi, de aceea, este util ca testarea de laborator să includă profile de investigaţii.
Tipuri de tromboză
Există 2 tipuri principale de tromboză:
- Tromboza venoasă, cunoscută și sub numele de tromboembolism venos (TEV), apare atunci când un cheag de sânge apare la nivelul unei vene și blochează lumenul acesteia. Venele transportă sângele din organism înapoi în inimă. Această afecțiune se poate manifesta sub formă de tromboză venoasă profundă (TVP) și embolie pulmonară (EP).
- Tromboza arterială este tromboza localizată la nivelul unei artere. Arterele transportă sânge bogat în oxigen de la inimă către alte părți ale organismului. Cheagurile de sânge arteriale pot bloca fluxul sanguin către inimă și creier, putând provoca atacuri de cord sau accidente vasculare cerebrale.
Alte tipuri de tromboză, dar mai rar întâlnite, sunt:
- Tromboza cerebrală este o formă rară de accident vascular cerebral și apare atunci când se formează un cheag de sânge în sinusurile venoase cerebrale. Cheagul împiedică drenarea sângelui de la nivelul creierului și acest lucru duce la creșterea presiunii din vasele sangvine. În această situație consecințele pot fi grave sau chiar fatale. Afecțiunea poate apărea la orice vârstă, începând din viața intrauterină, la nou născuți sau în perioada adultă.
- Tromboza de venă portă apare în urma formării unui cheag de sânge (tromb) care îngustează sau blochează vena portă. Aceasta are rolul de a transporta sângele de la organele din abdomen (pancreas, splină, colecist etc) la ficat. Cheagurile se pot dezvolta și în ramurile venei porte (în interiorul ficatului) sau în vasele de sânge care comunică cu vena portă (vena mezenterică superioară și vena splenică). Pacienții care suferă de ciroză hepatică prezintă un risc major de formare a cheagurilor de sânge în vena portă.
Tromboza venoasă - De ce apare - Cauze
Cauzele apariției trombozei venoase sunt diverse și pot fi clasificate în trei categorii principale:
- Staza venoasă, în care fluxul sanguin este încetinit sau stagnant și poate favoriza formarea cheagurilor. Acest lucru se datorează:
- Intervențiilor chirurgicale majore: în special cele ortopedice sau pelvine.
- Imobilizării prelungite: călătoriile lungi cu avionul sau cu mașina.
- Insuficienței cardiace: scăderea capacității inimii de a pompa eficient sângele.
- Leziuni ale peretelui vascular pot declanșa coagularea. Cauze posibile:
- Traumatisme care produc leziuni directe ale venelor.
- Intervenții medicale, cum ar fi cateterizare venoasă sau alte proceduri invazive.
- Afecțiuni inflamatorii sau infecții care afectează peretele vascular.
- Hipercoagulabilitate - constă în tendința crescută a sângelui de a se coagula și poate fi rezultatul unor:
- Tulburări genetice: trombofilii ereditare
- Afecțiuni medicale: cancer, sindrom nefrotic, boli autoimune
- Medicamente: contraceptive orale sau terapie hormonală
- Sarcina și perioada post-partum: modificări hormonale și de coagulare asociate
Tromboza arterială - De ce apare - Cauze
Cauzele apariției trombozei arteriale
- Ateroscleroza reprezintă principala cauză a trombozei arteriale. Depunerea de grăsimi (colesterol) pe pereții arteriali formează plăci aterosclerotice. Când aceste plăci se rup sau se deteriorează, se formează un cheag de sânge care poate bloca fluxul de sânge și produce un infarct miocardic sau accident vascular cerebral.
- Factori de risc cardiovasculari
- Hipertensiunea arterială constantă poate deteriora pereții arteriali.
- Nivelurile crescute de colesterol favorizează formarea plăcilor în artere.
- Fumatul afectează negativ funcția endotelială și accelerează procesul aterosclerotic.
- Dezechilibrele metabolice asociate cu diabetul contribuie la deteriorarea vaselor de sânge.
- Obezitatea și sedentarismul agravează factorii de risc cardiovasculari și pot favoriza ateroscleroza.
- Leziuni sau traume ale arterelor cauzate de intervențiile chirurgicale, procedurile invazive sau traumatismele pot deteriora direct peretele arterial, facilitând formarea unui cheag.
- Tulburări ale coagulării, atât cele ereditare cât și cele dobândite pot crește riscul formării trombilor în artere.
Tromboza - Factori de risc
Factorii de risc care duc la formarea cheagurilor de sânge pot fi clasificați în două categorii principale: non-modificabili (pe care nu îi poți schimba) și modificabili (pe care îi poți influența prin stilul de viață sau tratament).
1. Factori de risc non-modificabili
- Vârsta înaintată: riscul de tromboză crește odată cu înaintarea în vârstă.
- Istoric familial și predispoziție genetică: anumite condiții ereditare, cum ar fi mutațiile care afectează sistemul de coagulare (de exemplu, Factor V Leiden sau deficitul de antitrombină), pot favoriza formarea cheagurilor.
2. Factori de risc modificabili
- Imobilizarea prelungită, cum ar fi perioadele lungi de repaus în pat, spitalizare sau călătoriile cu avionul.
- Intervenții chirurgicale în special cele ortopedice sau pelvine și traumele pot declanșa răspunsuri inflamatorii sau deteriorarea vaselor, favorizând formarea cheagurilor.
- Fumatul afectează integritatea vaselor de sânge și funcția endotelială, crescând riscul de tromboză.
- Obezitatea și sedentarismul pot contribui la dezechilibrele metabolice și circulatorii favorabile coagulării.
- Utilizarea unor medicamente hormonale, cum ar fi contraceptivele orale sau terapia de substituție hormonală, precum și anumite tratamente pentru cancer, pot crește riscul de coagulare.
- Anumite boli, precum cancerul, bolile cardiovasculare, diabetul sau afecțiuni inflamatorii cronice pot crea un mediu propice apariției trombozei.
- Sarcina și perioada post-partum - Modificările hormonale și adaptările fiziologice în aceste perioade cresc riscul de formare a cheagurilor.
Tromboza în sarcină
În timpul sarcinii, organismul trece prin modificări fiziologice care contribuie la o tendință crescută a sângelui de a se coagula, astfel:
- Nivelurile crescute ale anumitor factori de coagulare pentru a pregăti organismul de posibile sângerări la naștere.
- Scăderea activității proteinelor care ajută la prevenirea coagulării excesive.
- Expansiunea uterului poate exercita presiune asupra venelor mari, contribuind la stagnarea sângelui.
Aceste adaptări, deși sunt menite să protejeze de sângerări severe la momentul nașterii, pot crește riscul de formare a cheagurilor de sânge.
Tromboza - Cum se stabilește diagnosticul?
Stabilirea diagnosticului de tromboză se face pe baza unui ansamblu de criterii clinice, de laborator și imagistice, astfel:
- Evaluarea clinică și anamneză
Medicul va evalua istoricul pacientului și prezența factorilor de risc (imobilizare, intervenții chirurgicale, afecțiuni cardiovasculare etc.) împreună cu simptomele caracteristice (durere, edem, roșeață în cazul trombozei venoase sau dispnee și dureri toracice în embolia pulmonară). - Examenul fizic
Identificarea semnelor clinice locale, cum ar fi inflamația, sensibilitatea sau modificările de culoare ale zonei afectate. - Teste de laborator:
- D-dimeri reprezintă un marker specific pentru detectarea activării sistemului de coagulare, util ca investigație inițială; un nivel crescut susține suspiciunea, însă nu confirmă diagnosticul.
- Alte teste pot include evaluări ale profilului de coagulare (Timp de protrombină QUICK, Timp de tromboplastină parțială activat (aPTT), Timp de trombină, Rezistența la proteina C activată (APCR) și investigații pentru eventuale tulburări de coagulare. În laboratorul Synevo există o serie de profile de trombofilie specifice atât pentru forma ereditară cât și pentru cea dobândită, astfel:
- Profil trombofilie screening: Anticoagulant lupic, Antitrombina, Proteina C, Proteina S, Rezistenta la proteina C activata, Homocisteina
- Profil trombofilie ereditara (I): Antitrombina, Proteina C, Proteina S, Mutatia factorului V Leiden, Mutatia protrombinică (factor II)
- Profil trombofilie ereditara (II): Profil trombofilie ereditara (I) + Gena MTHFR (mutatii C677T; A1298C)Profil sindrom antifosfolipidic: Anticoagulant lupic, Anticorpi anticardiolipinici (IgG, IgM), Anticorpi anti-beta2 glicoproteina 1
- Profil sindrom antifosfolipidic: Anticoagulant lupic, Anticorpi anticardiolipinici (IgG, IgM), Anticorpi anti-beta2 glicoproteina 1
- Profil extins teste genetice de trombofilie - Mutația protrombinică (factor II), Mutația Factorului V Leiden, Gena PAI-1 (polimorfism 675 4G/5G), Gena MTHFR (mutatii C677T; A1298C), Mutația factorului XIII (G102T).
4. Investigații imagistice
- Ecografia Doppler reprezintă investigația de primă linie în diagnosticarea trombozei venoase, permițând evaluarea fluxului sanguin și identificarea eventualelor obstrucții.
- Tomografia computerizată (CT) și rezonanța magnetică (RMN) sunt utile pentru confirmarea diagnosticului în cazurile mai complexe sau pentru evaluarea emboliei pulmonare.
- Angiografia este utilizată de obicei pentru o evaluare detaliată a trombozei, în special în tromboza arterială.
Tromboza - Tratament
Tratamentul trombozei vizează prevenirea extinderii cheagului existent, evitarea formării de noi cheaguri și reducerea riscului de complicații. În funcție de tipul de tromboză (venoasă sau arterială) și de severitate, opțiunile terapeutice sunt:
- Administrarea de anticoagulante pentru a împiedica extinderea cheagului și apariția altora noi. Exemplu: heparina, warfarina sau anticoagulantele orale de acțiune directă (NOAC). Durata tratamentului variază, de obicei între 3 și 6 luni, dar poate fi prelungită în cazurile cu risc crescut de recurență.
- Terapia trombolitică este recomandată în cazurile severe sau atunci când există risc iminent de complicații. Pot fi administrate medicamente care dizolvă cheagul, facilitând restabilirea fluxului sanguin.
- Intervenții chirurgicale sau proceduri endovasculare se aplică în situațiile critice, cum ar fi tromboza arterială care poate împiedica funcționarea unui organ. Astfel, se poate recurge la proceduri invazive (de exemplu, trombectomie) pentru îndepărtarea cheagului.
- Măsuri suportive și profilactice pot ajuta la prevenirea complicațiilor și recurenței. Acestea constau în modificarea factorilor de risc (controlul hipertensiunii, renunțarea la fumat, gestionarea diabetului etc.) și utilizarea compresiei elastice, în cazul trombozei venoase.
Aceste abordări sunt adaptate fiecărui pacient, ținând cont de starea generală, de tipul de tromboză și de prezența altor afecțiuni medicale.
In cat timp se trateaza tromboza venoasa profunda?
Durata tratamentului pentru tromboza venoasă profundă variază în funcție de circumstanțele specifice ale fiecărui pacient. În general, se recomandă:
- 3 luni de tratament pentru cazurile provocate de factori tranzitori (de exemplu, după o intervenție chirurgicală sau în urma unei perioade prelungite de imobilizare).
- 3-6 luni sau mai mult în situațiile în care tromboza este neprovocată sau când există factori de risc persistenți. În unele situații, se poate recomanda terapia pe termen lung sau chiar pe termen nedeterminat.
Evaluarea individuală a riscului de recurență și monitorizarea atentă de către medic sunt esențiale pentru a stabili durata optimă a tratamentului.
Tromboza - Posibile complicații
Tromboza poate conduce la diverse complicații, iar acestea depind de locul în care este localizată aceasta. Complicațiile pot include:
- Embolia pulmonară apare din cauza desprinderii unui fragment al trombului și migrării acestuia către plămâni, blocând în acest fel o arteră pulmonară. Această afecțiune reprezintă o urgență medicală gravă.
- Sindromul post-trombotic care apare după o tromboză venoasă profundăși se manifestă prin edem, dureri cronice, senzație de greutate și uneori ulcerații ale pielii.
- Infarctul miocardic și accidentul vascular cerebral.
- Dificultate bruscă de respirație.
- Pierderea funcției unui organ.
- Ischemia extremităților cauzată de tromboza arterială de la nivelul membrelorcu reducerea fluxului sangvin și care în cazuri severe poate duce la amputarea unui membru.
- Tratamentul cu anticolagulante poate da risc de sângerări, care pot varia de la sângerări minore până la evenimente hemoragice severe.
Aceste complicații subliniază importanța diagnosticului precoce și a tratamentului adecvat pentru a preveni evoluția negativă a trombozei.
Tromboza - Metode de prevenție
Modificările stilului de viață pot ajuta la prevenirea trombozei venoase prin:
- Activitate fizică regulată
Mișcarea constantă ajută la menținerea unui flux sanguin optim și previne stagnarea sângelui, mai ales în perioadele de imobilizare prelungită (de exemplu, în timpul călătoriilor lungi).
- Utilizarea ciorapilor compresivi
Aceștia pot ajuta la stimularea circulației, fiind recomandați în special pacienților cu risc crescut de tromboză venoasă profundă.
- Hidratare adecvată și dietă echilibrată
O hidratare corespunzătoare și o alimentație sănătoasă contribuie la menținerea fluidității sângelui și la controlul factorilor de risc, precum obezitatea.
- Renunțarea la fumat
Fumatul afectează negativ funcția vasculară și crește riscul de formare a cheagurilor, de aceea renunțarea la acest viciu este recomandată.
- Monitorizarea și gestionarea afecțiunilor cronice:
Controlul diabetului, hipertensiunii arteriale și a colesterolului ajută la reducerea riscului de ateroscleroză și, implicit, de tromboză.
- Profilaxie medicamentoasă:
În situații cu risc crescut (ex. după intervenții chirurgicale, spitalizare, sarcină), medicii pot recomanda administrarea profilactică de anticoagulante pentru a preveni formarea cheagurilor.
Întrebări frecvente despre tromboză
Cât de frecventă este tromboza în sarcină?
Tromboza în sarcină nu este foarte frecventă, dar riscul este considerabil mai mare comparativ cu populația generală. Aproximativ 1 din 1000 de gravide dezvoltă tromboză venoasă profundă (TVP) sau alte forme de tromboză. Riscul este deosebit de crescut în anumite circumstanțe, cum ar fi:
- Sarcina multiplă
- Istoricul familial de tromboză
- Prezența unor afecțiuni care predispun la trombofilie
- Intervenții chirurgicale sau imobilizare prelungită
În pofida acestui risc crescut, tromboza este o afecțiune tratabilă, iar diagnosticarea precoce și managementul corespunzător sunt esențiale pentru prevenirea complicațiilor la mamă și copil.
Tromboza poate fi ereditară?
Da, tromboza poate fi ereditară. Anumite mutații genetice, cunoscute sub numele de trombofilii ereditare, pot crește predispoziția la formarea cheagurilor de sânge. Printre acestea se numără:
- Mutația Factor V Leiden reprezintă cea mai comună cauză de trombofilie ereditară, care afectează procesul de coagulare.
- Mutația genei protrombinei (G20210A) contribuie la niveluri mai ridicate de protrombină în sânge, favorizând coagularea.
- Deficitul de proteină C, proteină S sau antitrombină sunt proteine cu rol anticoagulant, iar lipsa lor poate conduce la un risc crescut de tromboză.
Aceste condiții nu garantează în mod absolut apariția trombozei, însă cresc semnificativ riscul, mai ales în prezența altor factori de risc (imobilizare, intervenții chirurgicale, sarcină etc.). Evaluarea medicală și, în unele cazuri, testarea genetică pot ajuta la identificarea persoanelor cu risc crescut.
Tromboza se poate vindeca?
Da, tromboza se poate vindeca, dar acest proces depinde de tipul și severitatea trombozei, precum și de tratamentul aplicat. În majoritatea cazurilor de tromboză venoasă profundă sau tromboză arterială, cu un diagnostic precoce și un tratament adecvat, pacienții pot obține o recuperare completă sau semnificativă. Tratamentul implică, de obicei, utilizarea de anticoagulante pentru a preveni extinderea cheagului și pentru a reduce riscul de complicații, iar în cazurile mai severe pot fi utilizate terapii trombolitice sau intervenții chirurgicale. Este important să se urmeze recomandările medicului și să se monitorizeze starea pacientului pe durata tratamentului. În unele cazuri, pot apărea complicații pe termen lung, cum ar fi sindromul post-trombotic, dar majoritatea pacienților pot beneficia de o viață normală cu tratament corespunzător.
În ce constă intervenția chirurgicală pentru tromboză?
Intervenția chirurgicală pentru tromboză este o opțiune de tratament utilizată în cazurile severe, când alte metode nu sunt eficiente sau când există un risc iminent pentru viață sau funcționarea unui organ. Aceste intervenții sunt de mai multe feluri:
- Trombectomia este o procedură chirurgicală prin care se îndepărtează cheagul de sânge din vasele afectate. Aceasta se realizează în special în cazul trombozelor arteriale sau atunci când tromboza venoasă profundă nu răspunde tratamentului medicamentos.
- Tromboaspirația este o metodă minim invazivă prin care un dispozitiv special (cateter) este introdus printr-un vas de sânge pentru a dizolva cheagul de sânge și ulterior a extrage materialul trombotic rămas.
- Angioplastia venoasă este o procedură utilizată pentru a trata îngustările sau obstrucțiile venelor, cu scopul de a restabili un flux sanguin adecvat. Este frecvent utilizată în tratamentul sindromului post-trombotic, al stenozei venoase centrale sau al altor afecțiuni care generează simptome clinice din cauza fluxului sanguin compromis.
Cât durează tratamentul pentru tromboză?
Durata tratamentului variază în funcție de tipul de tromboză, cauzele care au condus la formarea cheagului și de factori individuali, precum prezența altor afecțiuni sau factori de risc. Această patologie ar trebui tratată, în general, fie timp de 3 luni, fie pe termen nelimitat.
Decizia de a întrerupe anticoagulantele la 3 luni sau de a trata pe termen nelimitat este influențată de riscul de recidivă pe termen lung și secundar de riscul de sângerare și de răspunsul pacientului. Tromboza provocată de un factor de risc reversibil sau o primă tromboză venoasă profundă (TVP) distală izolată neprovocată prezintă un risc scăzut de recidivă și este tratată, de obicei, timp de 3 luni. TEV asociată cu cancer activ sau o a doua TEV neprovocată prezintă un risc ridicat de recurență și este tratată, de obicei, pe termen nelimitat.
Tromboza poate să apară la tineri?
Da, tromboza poate apărea și la tineri, deși este mai frecventă la persoanele în vârstă. La tineri, apariția trombozei este adesea asociată cu anumite condiții sau factori specifici:
Predispoziția genetică, cum ar fi mutația Factorului V Leiden, mutația genei protrombinei sau deficiențele de proteina C, proteina S și antitrombină, poate crește riscul de formare a cheagurilor.
Factori de mediu și stil de viață, cum ar fi utilizarea contraceptivelor orale, fumatul, obezitatea și imobilizarea prelungită (de exemplu, în urma unor intervenții chirurgicale sau traume) pot contribui la dezvoltarea trombozei.
Alte condiții medicale:
În cazuri mai rare, anumite afecțiuni, cum ar fi sindromul nefrotic sau unele tipuri de cancer, pot fi implicate și la tineri.
Chiar dacă riscul general este mai scăzut comparativ cu populația în vârstă, prezența unuia sau mai multor factori de risc poate face ca tromboza să apară și la tineri.
Referințe:
- https://www.hopkinsmedicine.org/health/conditions-and-diseases/thrombosis
- https://my.clevelandclinic.org/health/diseases/22242-thrombosis
- https://thrombosis.org/patients/what-is-thrombosis/
- https://medlineplus.gov/genetics/condition/prothrombin-thrombophilia/
- https://www.hopkinsmedicine.org/health/conditions-and-diseases/cerebral-venous-sinus-thrombosis
- https://my.clevelandclinic.org/health/diseases/portal-vein-thrombosis
- https://www.nidirect.gov.uk/conditions/blood-clot-blocking-artery-arterial-thrombosis#toc-1
- https://pmc.ncbi.nlm.nih.gov/articles/PMC5778511/
- https://ashpublications.org/blood/article/123/12/1794/32733/Duration-of-anticoagulant-therapy-for-deep-vein