- Teste de hematologie
- Teste de biochimie
- Biochimie generală din sânge și urina
- Proteine specifice in ser si urina
- Teste biochimice din lichide de punctie
- Teste biochimice din materii fecale
- Teste biochimice pentru tulburari ereditare de metabolism
- Teste pentru nefrolitiaza
- Vitamine, oligoelemente, stres oxidativ
- Acizi grași
- Transferina carbohidrat deficitara (CDT) marker pentru alcoolism
- Markeri non-invazivi pentru afecţiunile hepatice
- Analiza chimică calculi
- Markeri endocrini
- Markeri tumorali
- Markeri virali
- Markeri cardiaci
- Markeri anemie
- Markeri ososi
- Markeri boli autoimune
- Anticorpi antispermatozoizi
- Autoanticorpi in afectiuni endocrine, cardiace, renale
- Autoanticorpi in afectiuni neurologice
- Autoanticorpi in afectiunile dermatologice
- Autoanticorpi in anemia pernicioasa
- Autoanticorpi in diabetul zaharat
- Markeri pentru afectiuni hepatice si gastrointestinale autoimune
- Markeri pentru afectiuni reumatismale si vasculite
- Markeri pentru monitorizarea evolutiei si tratamentului
- Markeri pentru sindromul antifosfolipidic
- Serologie boli infectioase
- Teste specializate de alergologie si imunologie
- Teste de biologie moleculara
- Teste de citogenetica
- Teste de microbiologie
- Toxicologie
- Citologie cervico-vaginala
- Histopatologie
- Consult genetic
- Genetica medicala
Calcul de risc prenatal extins – trimestru I
Preț: 394.00 lei
Informaţii generale: Calcul de risc prenatal extins – trimestru I
În ultimii 20 de ani, atenția programelor de screening prenatal s-a concentrat pe dezvoltarea unor investigaţii neinvazive care sa evalueze riscul unei femei gravide de a da naştere unui copil cu anomalii. Riscul de sindrom Down a fost cel mai mult studiat, screening-ul prenatal fiind recomandat initial doar în cazul femeilor însărcinate cu vârstă ≥35 ani, însă în ultimii ani specialiştii în medicină materno-fetală susţin faptul ca aceasta opţiune de screening trebuie oferita, printr-o informare corecta, tuturor femeilor gravide1;3.
Preeclampsia este o tulburare hipertensivă specifică sarcinii, cu complicații grave care contribuie la cresterea riscului de morbiditate maternă și fetală și afectează de obicei 2%-8% dintre femeile însărcinate. În plus, prevalența preeclampsiei și a afecțiunilor înrudite (restricția creșterii fetale și nașterea prematură) este mult mai mare decât cea a sindromului Down cat și față de prevalența combinată a tuturor aneuploidiilor. Prin urmare, este important să fie diagnosticată precoce astfel încât să permita instituirea măsurilor adecvate pentru a diminua suferința materno-fetală.
Ca instrumente de screening prenatal au fost sugerate mai multe combinaţii diferite de markeri biochimici şi biofizici de prim trimestru. Cei mai utilizați markeri biofizici sunt tensiunea arterială medie (MAP) care e necesar a fi masurată de două ori la brațul drept și de două ori la brațul stâng și indicele de pulsatilitate al arterei uterine (UTPi), în timp ce, cei mai promițători markeri biochimici sunt: PAPP-A, free beta-HCG si PlGF.
Calculul de risc prenatal extins include:
- determinarea markerilor serici PAPP-A, free beta-HCG si PlGF;
- calculul MoM (multiplu de mediana) pentru fiecare marker (se împarte valoarea obţinută la mediana corespunzătoare vârstei gestaţionale);
- corectarea MoM în funcţie de covariabilele materne;
- riscul biochimic de sindrom Down la naştere (calculat pe baza MoM corectat pentru fiecare dintre cei doi markeri şi a varstei materne la naştere);
- riscul de trisomie 18 la naştere (calculat pe baza MoM corectat pentru fiecare dintre cei doi markeri şi a vârstei materne la naştere);
- riscul de trisomie 13 la naştere (calculat pe baza MoM corectat pentru fiecare dintre cei doi markeri şi a varstei materne la naştere);
- calculul MoM pentru translucenţa nucală;
- vizualizarea sau non-vizualizarea osului nazal la examenul ecografic este de asemenea inclusă în algoritmul de calcul de risc prenatal;
- riscul combinat de sindrom Down (risc biochimic + parametri ecografici);
- risc pentru alte aneuploidii fetale (sindrom Turner, triploidie) în cazul in care medicul trimiţator/pacienta informează laboratorul despre existenţa unei sarcini anterioare cu un anumit tip de anomalie cromozomială;
- calcularea MoM corectată pentru fiecare parametru seric şi a riscurilor de aneuploidii fetale la naştere este efectuata de programul LifeCycle versiunea 7.0.
Markerii serici
PAPP-A (proteina plasmatica asociata sarcinii) este o glicoproteina derivata din placenta. In timpul sarcinii este produsa in cantitate mare de catre trofoblast şi eliberata in circulaţia materna. Nivelurile serice ale acestei proteine cresc odata cu varsta gestaţionala, cel mai pregnant in ultima parte a sarcinii. Studii recente au demonstrat ca scaderea concentraţiei PAPP-A (MoM<0.4) in cursul sarcinii este asociata cu anomalii cromozomiale ale fatului: trisomie 21, 18, 13, sindrom Turner, triploidie de origine paterna (scadere uşoara), triploidie de origine materna (scadere marcata), restrictie de crestere uterina, greutate mica la nastere, nastere prematura, preeclampsie.
Free beta-HCG – subunitatea beta libera a HCG – este considerat un marker mai relevant pentru trimestrul I de sarcină decat molecula de HCG. Nivelurile de free beta-HCG crescute (MoM>2) la o gravida sunt asociate cu prezenta sindromului Down la fat. Valorile sunt de asemenea mult crescute in triploidia de origine paterna. In sindromul Turner nivelul de free beta-HCG este normal.
In prezenţa trisomiei 18 sau 13 precum şi a triploidiei de origine materna concentraţiile de free beta-HCG sunt considerabil scazute. Pentru a obţine o standardizare atat pentru varsta gestaţionala cat şi pentru diferenţele sistematice intre populaţii, laboratoare şi metode de lucru, valorile obţinute la markerii serici vor fi exprimate ca MoMs (multipli de mediana). MoM pentru un marker se obţine prin imparţirea valorii masurate la mediana corespunzatoare varstei gestaţionale la care s-a efectuat determinarea, specifica atat populaţiei din care face parte persoana testata cat şi metodei de lucru utilizata in laborator4;5.
PlGF este un biomarker util atat pentru predictia riscului de aparitie a pre-eclampsiei cat si pentru cresterea ratei de detectie a riscului de sindrom Down in cadrul screening-ului de prim trimestru. În medie, PlGF seric este scăzut, în cazul prezentei unui fat cu sindrom Down. Amploarea scăderii este mai mare în primul trimestru decât în al doilea trimestru, unde valorile PIGF se apropie de cele din sarcinile normale.
Prin urmare, PlGF poate fi utilizat ca și biomarker suplimentar pentru sindromul Down, în cadrul programelor de screening de prim trimestru, pentru identificarea sarcinilor cu risc crescut. Adăugarea de PlGF la modelele de screening îmbunătățeste rata de detecție în mod semnificativ, reducând în același timp și rata de rezultate fals pozitive. Mai multe studii clinice indică faptul că un PlGF seric scăzut sau în scadere, este asociat cu un risc semnificativ crescut de restricție a creșterii fetale (FGR) și/sau a nașterii unui făt mort. Datele publicate indică faptul că nivelurile scăzute de PlGF pot fi utile pentru predicția FGR asociat cu sau în locul greutății fetale estimate (estimated fetal weight – EFW) efectuată prin ultrasonografie, sprijinind astfel deciziile medicale.
PlGF este foarte indicativ pentru predicția morții fetale, în sarcina timpurie, în combinație cu alte informații și biomarkeri, iar performanța de predicție se îmbunătățește pe măsură ce sarcina progresează6. La femeile însarcinate care vor dezvolta preeclampsie, PlGF este scăzut în primul trimestru, cu mult înainte ca boala să se manifeste clinic.
Algoritmul predictiv, realizat la 11-13 săptămâni de gestație, propus de Fetal Medicine Foundation, folosește o combinație de informații materne, valoarea presiunii arteriale medii, indicele de pulsatilitate al arterei uterine și valorile serice ale biomarkerilor PAPP-A și PlGF. Acest algoritm detectează aproximativ 95% dintre femeile cu preeclampsie cu debut precoce, cu o rată fals-pozitivitate de 10%.
Aplicarea algoritmilor de predicție în subgrupuri specifice, cum ar fi femeile cu sindrom antifosfolipidic și lupus eritematos sistemic, poate avea un succes și mai mare, datorită riscului inițial crescut de fenomene adverse ale sarcinii și importanței potențiale mai mari a factorilor angiogeni în patogeneza bolii, la acest grup de paciente. PlGF este utilizat împreună cu software-ul de calcul al riscului pentru:
- excluderea diagnosticului de preeclampsie și predicția, pe termen scurt, a apariției preeclampsiei, asociat cu alte informații biochimice și clinice- în trimestrul II și III de sarcină.
- screening pentru evaluarea riscului de sindrom Down – în primul trimestru de sarcină.
Estimarea vârstei gestaţionale
Este efectuata de catre programul LifeCycle 7.0 pe baza valorii CRL (Crown Rump Length) şi este exprimata in saptamani + zile; data ultimei menstruaţii este introdusa de asemenea in program, insa in cazul unei discrepanţe intre varsta gestaţionala calculata pe baza CRL şi cea determinata pe baza ultimei menstruaţii este luata in considerare cea stabilita pe baza masuratorii ecografice5.
Datele materne Vârsta maternă
Riscul pentru trisomiile fetale (13, 18, 21) creşte odata cu varsta mamei. Riscul iniţial („prior risk” sau „age risk”) pentru o anomalie fetala se refera la prevalenţa la naştere a defectului respectiv, specifica unei anumite varste materne; riscul este calculat pe baza unei formule ce ia in considerare prevalenţele specifice varstei in diferite populaţii. De menţionat ca riscul de sindrom Turner şi triploidie nu se modifica odata cu varsta mamei.
Sarcini anterioare afectate de aneuploidii fetale
Riscul pentru apariția unei trisomii la o sarcină, al unei femei care a avut in antecedente un fat sau un copil cu trisomie este mai mare decat riscul dat de varsta. Daca anomalia detectata la o sarcina anterioara a aparut de novo (ca urmare a unei non- disjuncţii meiotice), riscul dat de varsta este ajustat cu un factor aditiv configurabil. Riscul este mult mai mare in cazul in care anomalia fetala a fost moştenita; deoarece riscul este strans corelat cu modul de transmitere, programul LifeCycle 7.0 nu poate furniza o estimare a riscului in acest caz4;5.
Covariabile materne
Fiecare MoM va fi corectat pentru fiecare dintre covariabilele prezentate mai jos. Valoarea MoM va fi imparţita la un factor egal cu mediana MoM pentru sarcinile neafectate asociata cu covariabila respectiva. Aceste ajustari presupun ca efectul covariabilei asupra nivelului marker-ului nu este diferit in sarcinile afectate comparativ cu cele neafectate.
Greutatea materna
Concentraţia markerilor serici este influenţata de greutatea materna. Femeile cu o greutate mai mare au un volum sanguin crescut, care dilueaza concentraţia analiţilor. Greutatea materna este folosita pentru a ajusta matematic concentraţia markerilor la diferenţele in volumul sanguin. Factorul de corecţie este specific unei anumite populaţii deoarece depinde de distribuţia greutaţii intr-o populaţie.
Diabetul zaharat insulino-dependent
Influenţeaza valorile markerilor serici, de aceea programul face o ajustare corespunzatoare a MoM.
Fumatul
Influenţeaza concentraţia markerilor serici (cel mai mult reduce nivelul PAPP-A) şi poate afecta performanţa screening-ului. Din acest motiv, programul ajusteaza MoM in funcţie de statusul fumatoare/nefumatoare.
Originea etnica (rasa)
Exista variaţii ale medianelor pentru unul sau mai mulţi markeri serici in funcţie de grupul etnic la care aparţine mama, de aceea programul va ţine cont de aceasta informaţie.
Reproducerea asistata
Studiile au aratat ca nivelul markerilor serici este modificat in sarcinile obţinute prin reproducere asistata. Din acest motiv este necesar ca medicul trimiţator sa furnizeze date cu privire la procedura aplicata: fertilizare in vitro (IVF), transferul intrafalopian al zigotului (ZIFT), transferul intrafalopian al gametului (GIFT), injectarea intracitoplasmatica a spermatozoizilor (ICSI) etc.
De asemenea va fi precizata data extracţiei şi data transferului ovulului5. Riscul final este estimat de catre programul LifeCycle 7.0 din riscul iniţial şi valorile markerilor serici pe baza unui model gaussian standard sau a unui model log gaussian.
Parametrii ecografici Translucenţa nucala (NT) este definita ca grosimea maxima a spaţiului subcutanat creat in mod normal in zona cervicala a fatului, zonă unde se produce o acumulare tranzitorie de lichid, in saptamanile 11-14 de sarcina. In mod obisnuit, marimea translucenţei nucale estimata ecografic in plan sagital, variaza intre 0.5 si 2 mm.
Ca si in cazul celorlalţi markeri, o translucenţa nucala crescuta nu reprezinta in sine o anomalie fetala, aceasta modificare putand sa apara si in sarcinile normale. Totusi s-a constatat ca prezenţa aneuploidiilor fetale se asociaza cu o translucenţa nucala in medie crescuta faţa de evoluția normală a fătului corespunzător vârstei gestaționale.
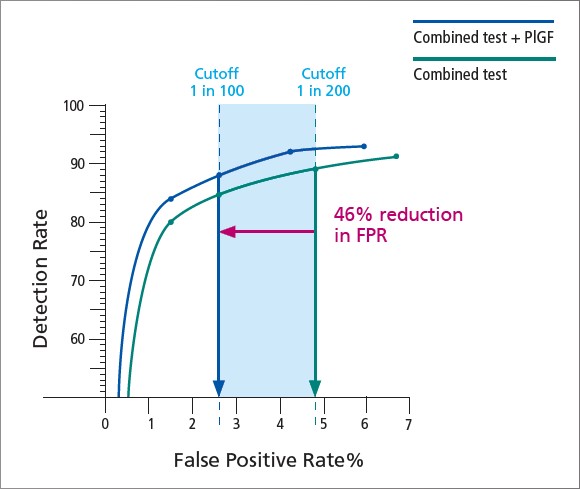
Astfel, studiile efectuate au aratat ca rata de detecţie a sindromului Down bazata pe varsta materna si pe masurarea translucenţei nucale este de 72- 77%. S-a raportat o asociere a translucenţei nucale crescute si cu alte aneuploidii fetale, cum ar fi trisomia 18, trisomia 13, sindromul Turner, triploidia, precum si cu alte anomalii genetice, in special defectele cardiace congenitale. Varsta gestaţionala optima pentru masurarea NT este 11 saptamani – 13 saptamani + 6 zile (corespunzatoare unor valori CRL cuprinse intre 40 si 79 mm)1;4. Deoarece NT fetala creste odata cu CRL, este esenţial sa se ia in considerare varsta gestaţionala pentru a stabili daca valoarea NT este crescuta4;5.
Produsul a fost adăugat în coș
În plus, ai la dispoziție 30 de zile pentru a veni la recoltare.

la analize medicale
Ai grijă de sănătatea ta, comandă online și economisește!
Oferta expiră în
